Patienteninformation
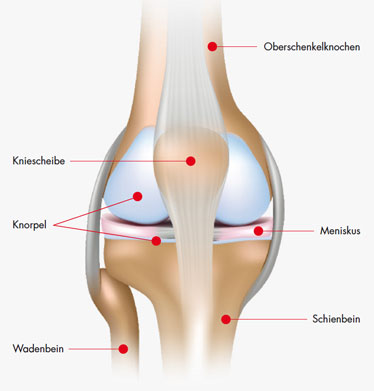
Wie funktioniert unser Knie?
Das Knie ist ein Dreh-Scharniergelenk und das größte Gelenk im menschlichen Körper. Bei normaler Beanspruchung wird das Knie oft mit mehr als dem Sechsfachen des Körpergewichts belastet, gleichzeitig muss es eine ausreichende Beweglichkeit gewährleisten. Das Knie besteht aus zwei einzelnen Gelenken, dem Kniescheibengelenk (Femoropatellargelenk) und dem eigentlichen Kniegelenk (Femorotibialgelenk). Der Oberschenkelknochen (Femur), das Schien bein (Tibia) und die Kniescheibe (Patella) bilden dabei die knöchernen Gelenkpartner. Für ein perfektes Gleitverhalten sind die Gleitflächen aller Gelenkpartner mit einer Knorpelschicht überzogen. Zwischen dem Oberund Unterschenkelknochen liegen die Menisken, die die lastübertragenden Flächen der beiden Gelenkpartner vergrößern.
Das erkrankte Kniegelenk
Kniearthrose
Ursachen und Symptome
Die Kniegelenkarthrose – auch Gonarthrose – ist eine häufig im höheren Alter auftretende Erkrankung des Kniegelenks. Dabei kommt es zu einem Verschleiß der Knorpeloberfläche von Oberschenkelknochen und Schienbein, d.h. dabei wird die Knorpelschicht, die das Gelenk schützen soll, zerstört und kann nicht mehr als Stoßdämpfer wirken. Die Knochen reiben dann direkt aneinander, sie werden abgenutzt und können sich sogar verformen.
Welche Symptome können auftreten?
- Schmerzen bei Belastung / morgentliche Anlaufschmerzen
- Ruheschmerzen / Nachtschmerzen
- Leistenschmerzen
- Schmerzen in der Lendenwirbelsäule
- Hüftschmerzen
- Bewegungsumfang des Kniegelenks ist eingeschränkt
- Verminderte Gehstrecke
Hauptursache von Arthrose
Die Hauptursache für Arthrose ist das Alter und der allgemeine Verschleiß der Gelenke über die Jahre.
Weitere Risiken
- Osteoporose (Knochenschwund)
- Überbeanspruchung bzw. Überbelastung (z.B. bei Übergewicht)
- Gelenkentzündung (z.B. durch rheumatische oder metabolische Störungen)
- Unfälle oder Verletzungen
Physiotherapie bei Kniearthrose
Wie behandelt man eine Arthrose am besten?
Komplett heilen kann man eine Arthrose heute noch nicht. Die Medizin bietet aber bewährte Behandlungsmethoden, die sich nach Ihnen als Patient und Ihrem Gesundheitszustand richten. Die konservative Behandlung, also ohne Operation, versucht Beschwerden zu lindern und die Beweglichkeit zu verbessern. Bleiben diese Therapien ohne Erfolg, hilft das Einsetzen eines künstlichen Gelenkes, um Ihnen wieder mehr Lebensqualität zu schenken.
Was leistet eine konservative Behandlung?
Es gibt unterschiedliche Möglichkeiten die Beschwerden einer Kniearthrose durch konservative Therapien zu behandeln.
Dazu gehören zum Beispiel:
- Kälte- und
- Wärmeanwendungen
- Elektrotherapeutische Anwendungen
- Orthopädische Schuheinlagen
- Medikamente gegen Gelenkreizungen
- Schmerztherapien
- Radiosynoviorthese
- Physiotherapie
- Nahrungsergänzungsmittel
- Akupunktur
Was können Sie selbst tun
Besprechen Sie mit Ihrem Arzt, ob eine Ernährungsumstellung und/oder eine Gewichtsabnahme Ihren Beschwerden und dem Gelenk hilft. Betreiben Sie nach Absprache leichten gelenkschonenden Sport wie z. B. Wassergymnastik. Vermeiden Sie außerdem eine „Schonhaltung“, um das Gelenk zu entlasten. Hierdurch treten am Gelenk und an den Bändern meist weitere Komplikationen auf. Spezielle Bewegungsübungen sollen Ihnen helfen, den Alltag besser zu bewältigen. Eine professionell angeleitete Physiotherapie kann Sie dabei unterstützen.
Das künstliche Kniegelenk
Wenn nur noch eine Operation hilft
Erst wenn alle konservativen Möglichkeiten ausgeschöpft sind, wird Ihr Arzt mit Ihnen über eine Operation sprechen. Ziel ist, dass Ihre Lebensqualität wieder deutlich verbessert wird. Das Implantieren von künstlichen Kniegelenken hat in der Medizin eine lange Geschichte und gehört mittlerweile zu den häufigsten Eingriffen. Implantate, Technologien und Methoden wurden seitdem kontinuierlich weiterentwickelt.
Wie ist ein künstliches Kniegelenk aufgebaut?
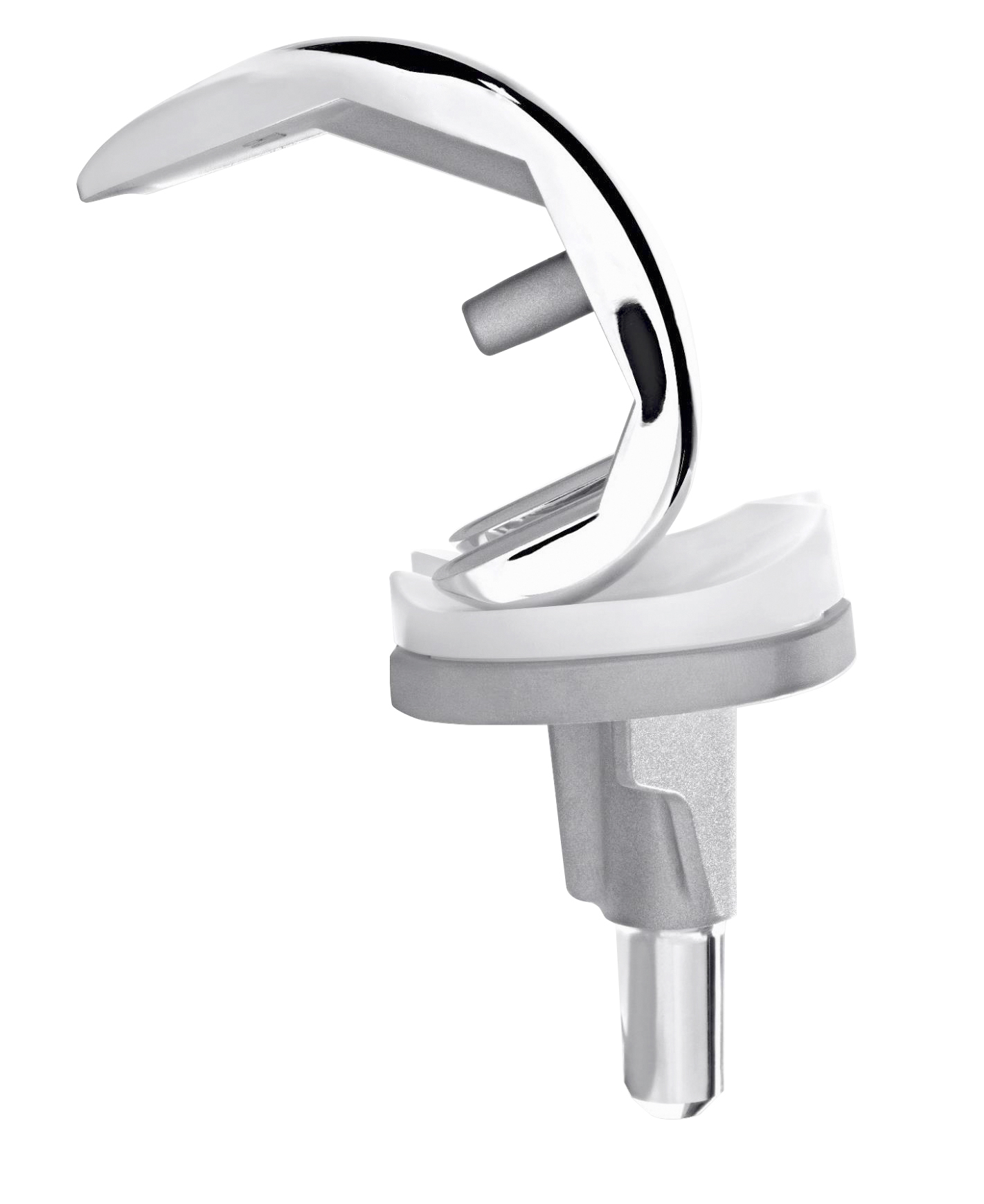
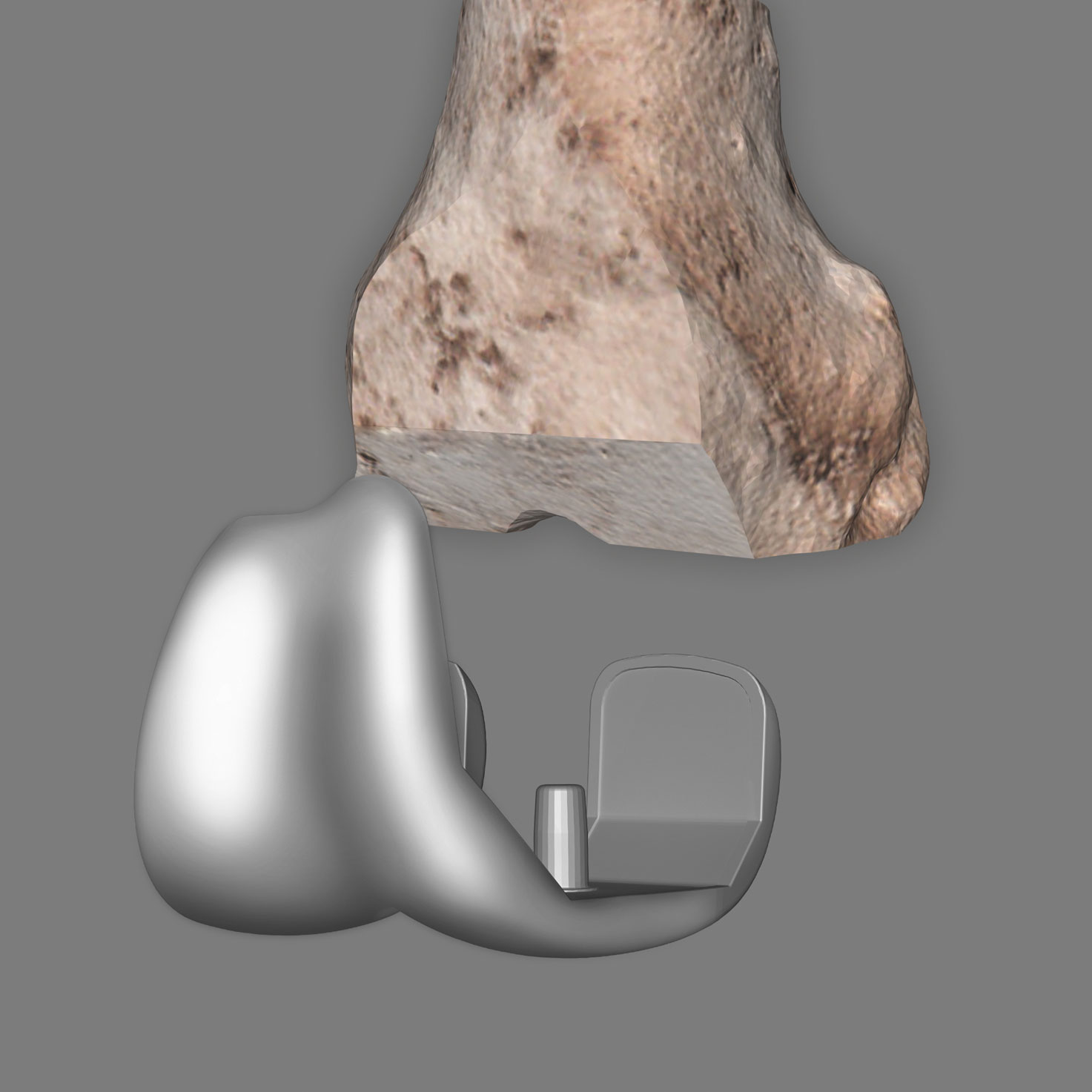
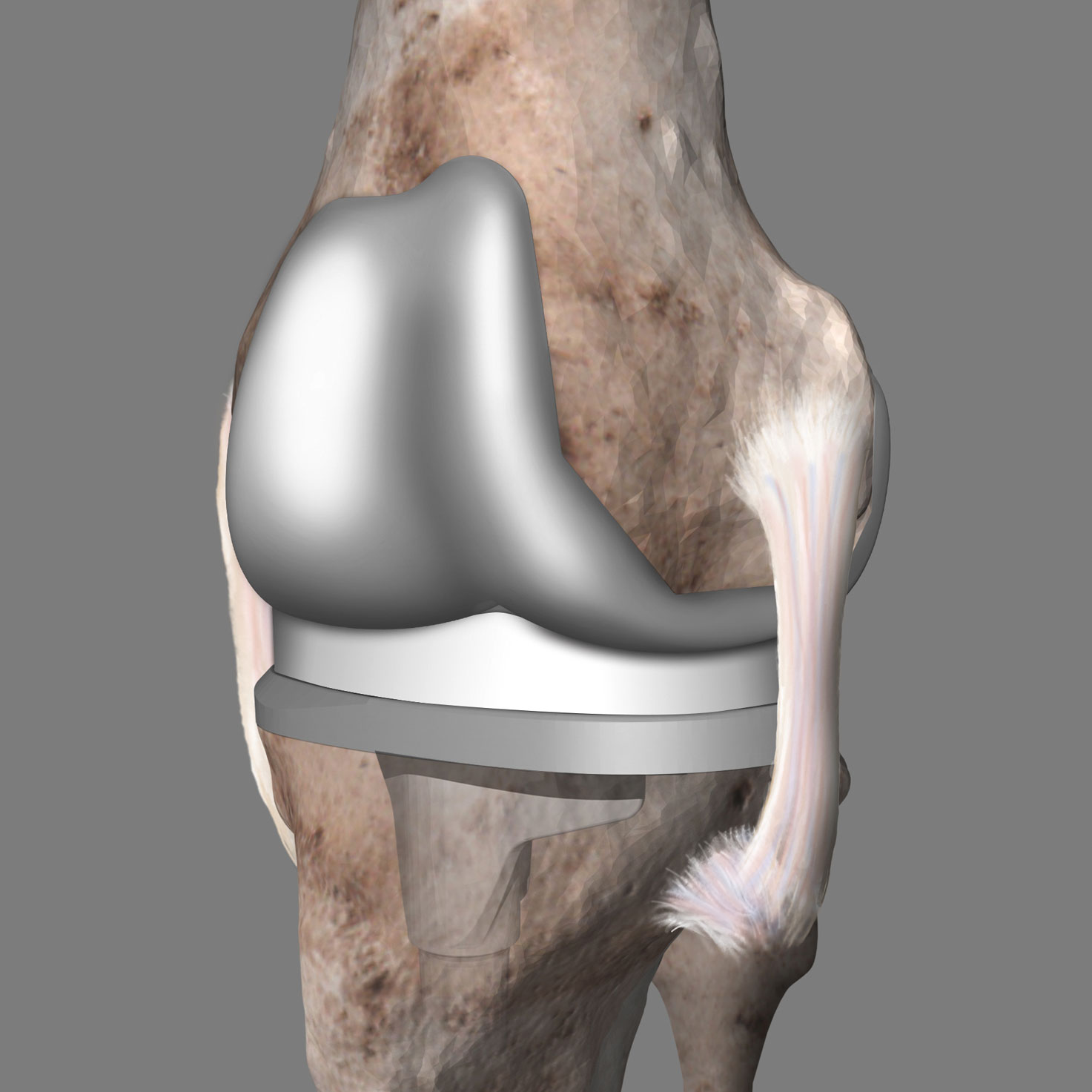
Das künstliche Kniegelenk, auch Endoprothese genannt, besteht aus drei Teilen: einer Oberschenkelprothese (Femurkomponente), einer Unterschenkelprothese (Tibiakomponente) und dem sog. Inlay, das als Gleitkomponente zwischen den beiden Teilen liegt. Die Femur- und Tibiakomponente des künstlichen Kniegelenks bestehen in der Regel aus Kobalt-Chrom-Legierungen, die Gleitfläche des künstlichen Gelenks aus einem speziellen, sehr glatten und körperverträglichen Kunststoff.
Das künstliche Gelenk ersetzt die erkrankten Gelenkteile, die durch ihren Verschleiß die Beschwerden verursachen. Beim Kniegelenk werden in der Regel nur die erkrankten Gleitflächen des Gelenks ersetzt. Die Femurkomponente für den Oberschenkel gleitet dabei auf einem speziellen Kunstoff (Polyethylen), der auf der Tibiakomponente für das Schienbein fixiert ist. Alle Elemente eines künstlichen Kniegelenks arbeiten nach dem Vorbild des natürlichen Gelenks zusammen. Inzwischen passen sich moderne Implantate und Operationstechniken immer individueller an die jeweiligen Bedürfnisse und Gegebenheiten jedes einzelnen Patienten an und sollen für eine beschwerdefreie Beweglichkeit nach einer Arthrose sorgen. Seit einigen Jahren findet, neben dem herkömmlichen Gelenkersatz, die patientenindividuelle Instrumentierung immer mehr Anwendung. Hierbei werden spezielle Instrumente individuell für Ihre OP angefertigt, um so das für Sie optimale Implantat passgenau einsetzen zu können.
Knieimplantate sind je nach Krankheitsbild und Stadium der Erkrankung in Form, Größe und Material unterschiedlich. Abhängig von der jeweiligen Situation bzw. den individuellen Bedürfnissen kann der Arzt die beste Lösung für jeden einzelnen Patienten finden.
Wie ist die Prothese mit dem Knochen verbunden?
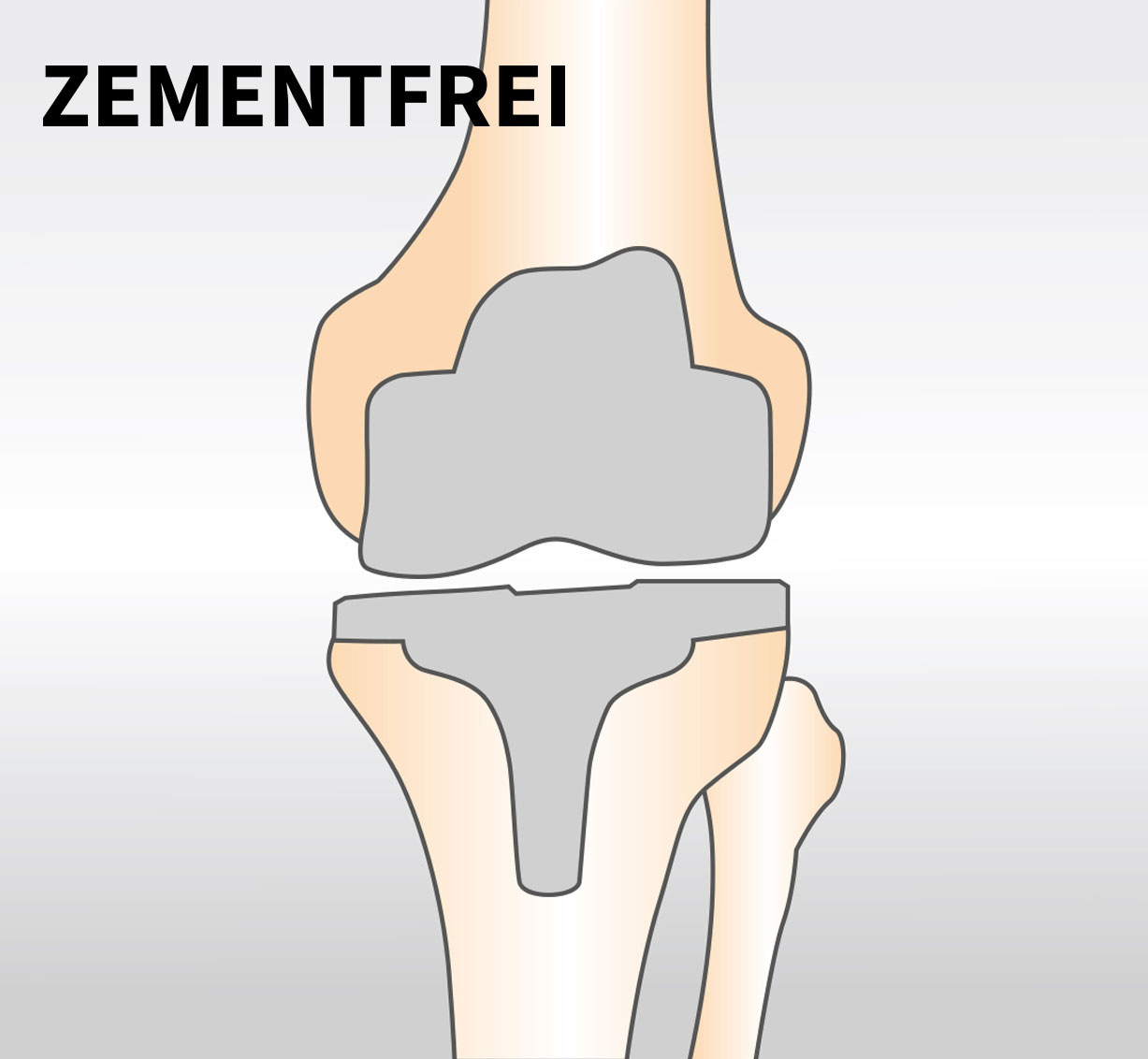
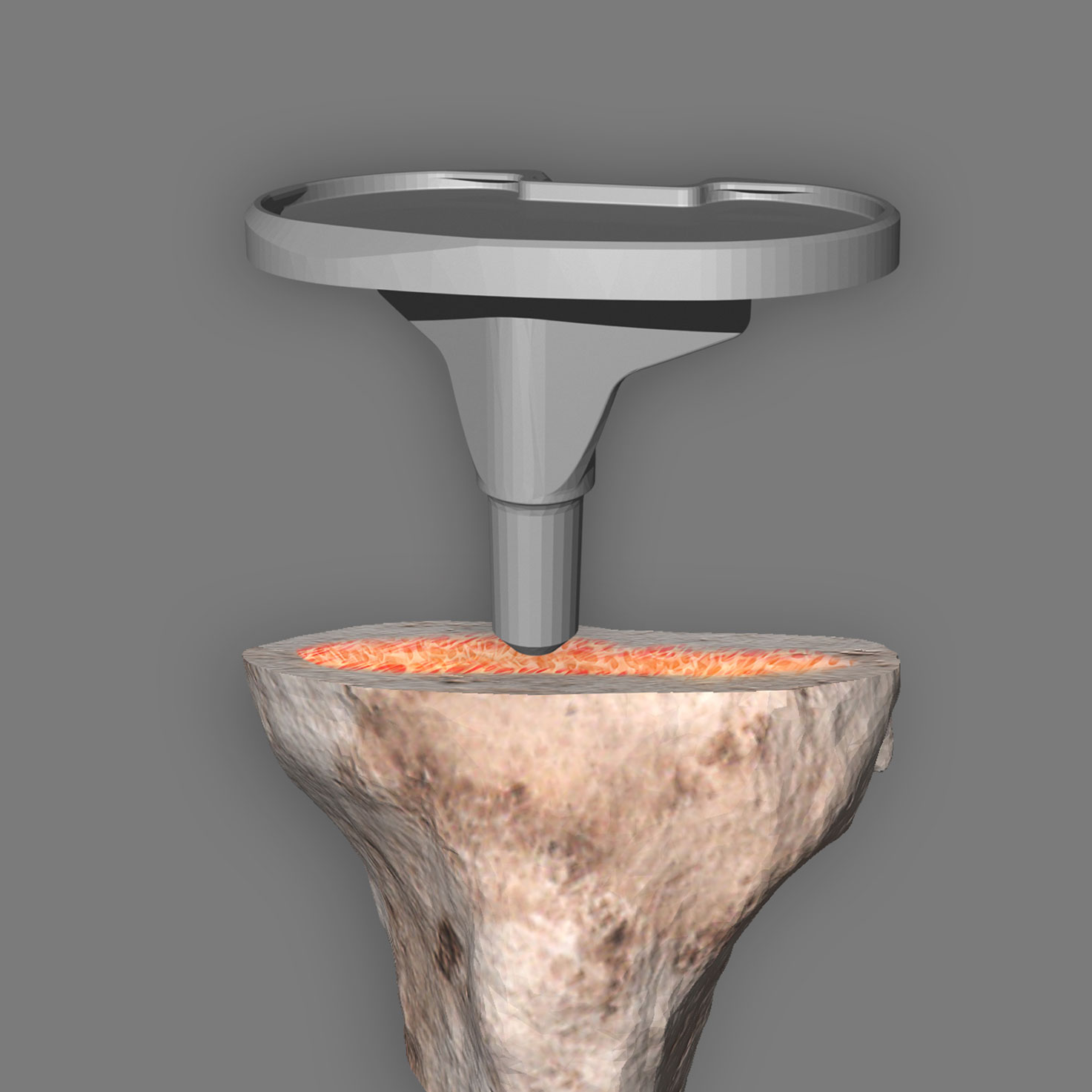
Bei der biologischen Verankerung wird das Prinzip der zementfreien Verankerung verfolgt. Dies bedeutet, dass die Implantatoberfläche direkt mit dem Knochen in Kontakt steht und eine biologische Einheilung/Verwachsung „Osseointegration“ erfolgt. Der Knochen bleibt weiter aktiv, verwächst mit der Knieprothese und bildet eine biologische Einheit. Bei der zementfreien Verankerung sind Form und Oberfläche der Implantate von entscheidender Bedeutung. Die stabile und dauerhafte Verankerung ist Grundvoraussetzung für die Lebensdauer des künstlichen Gelenkes.
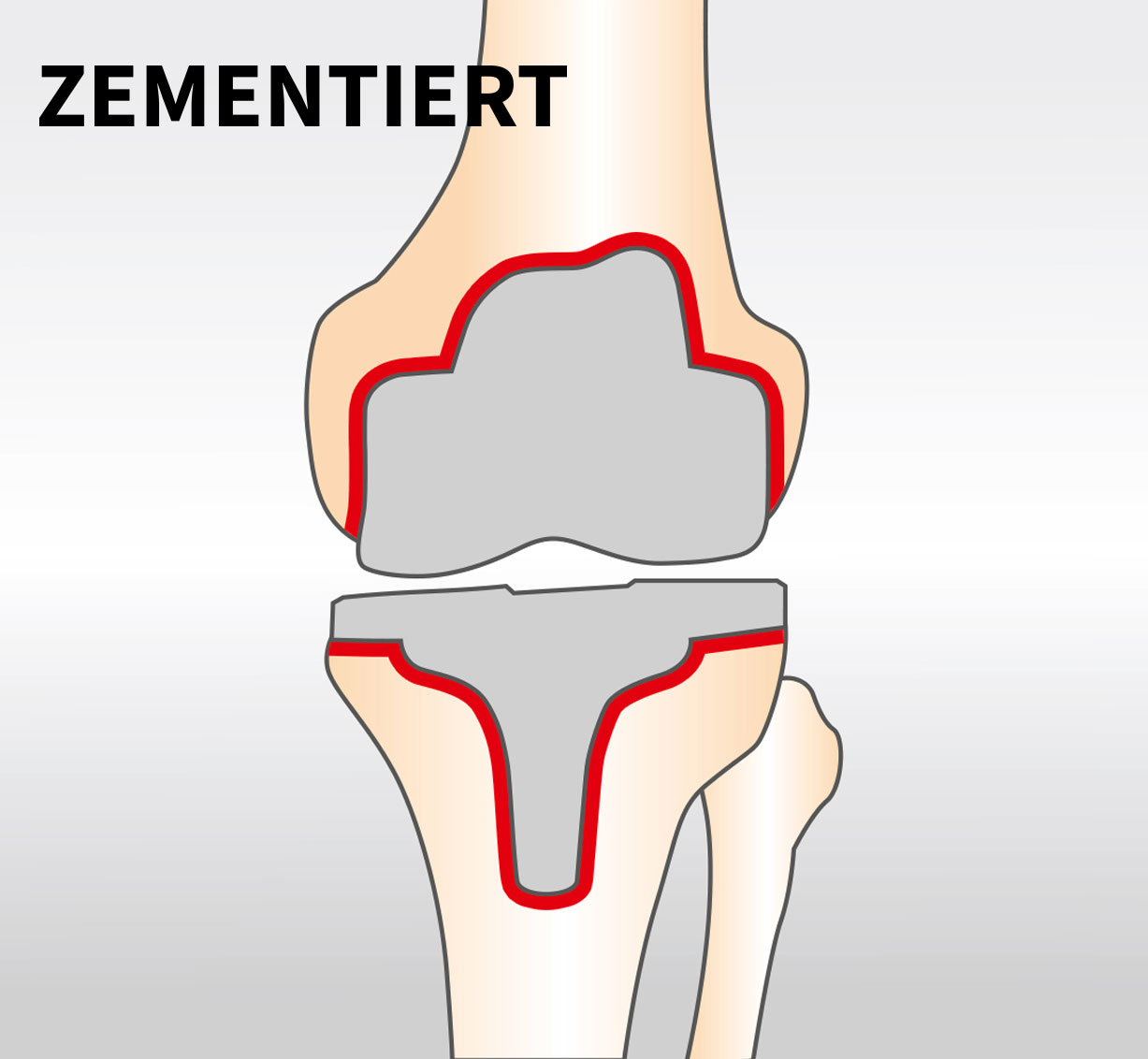
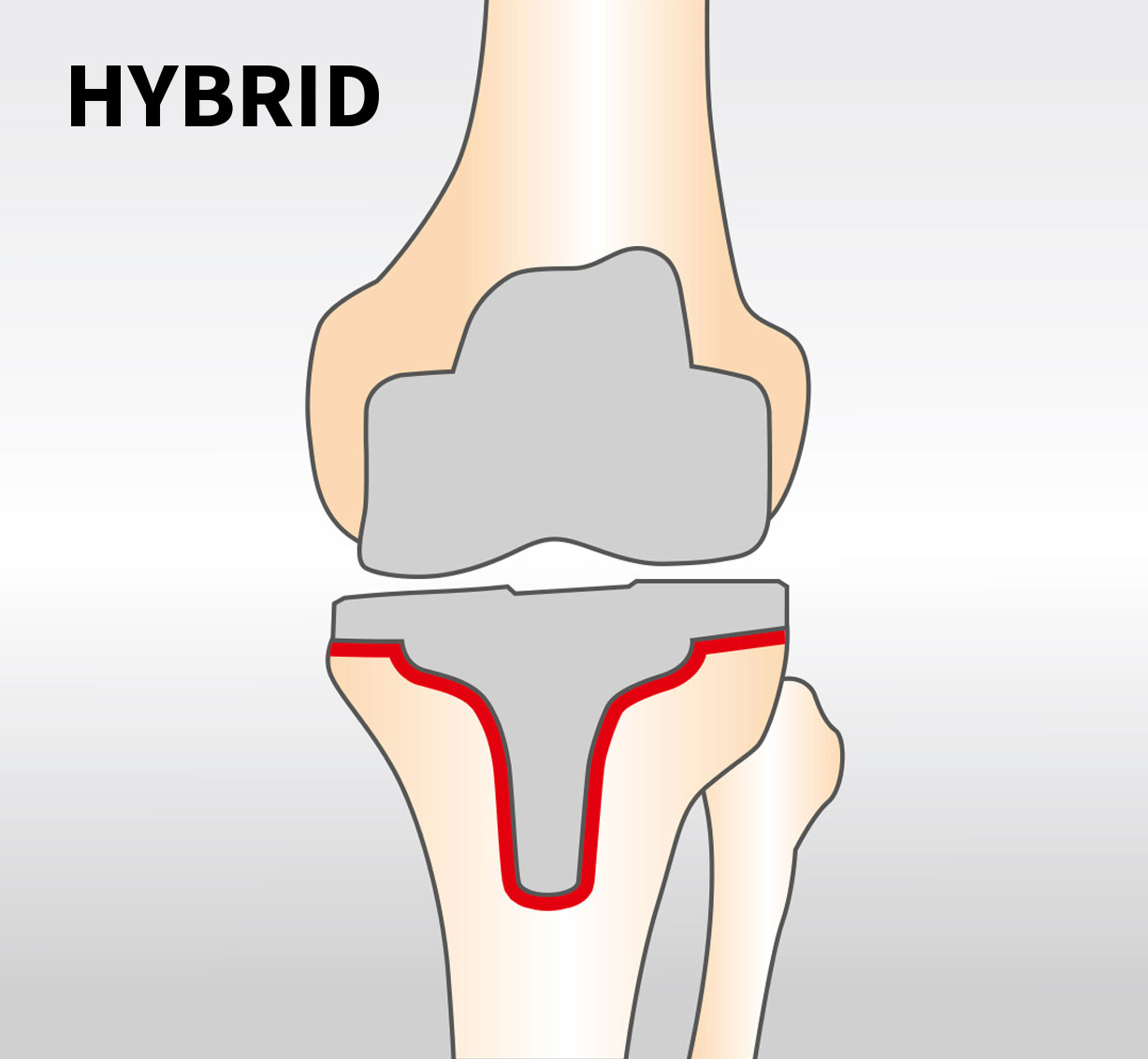
Um das Implantat fest mit dem Knochen zu verbinden, werden verschiedene Verankerungsformen verwendet. Man unterscheidet in eine zementierte, hybride und zementfreie Prothesenverankerung. Bei der hybriden und zementierten Versorgung geschieht dies mit Knochenzement. Hierbei wird die Tibiakomponente (hybride Verankerung) und in manchen Fällen auch die Femur komponente (zementierte Verankerung) mittels eines schnell aushärtenden Kunststoffes (Knochenzement) mit dem Knochen verbunden. Diese Verankerungsform hat sehr schnell, schon kurz nach der Operation, die maximale Stabilität erreicht.
1. Zementierte Verankerung
2. Hybride Verankerung
3. Zementfreie Verankerung
Scan
CT Scan Ihres Knies
Zur individuellen Planung der OP hilft dem Operateur ein interaktives 3D-Web-Planungsinstrument. Dafür verwendet er computertomografische (CT) Schichtbilder des Knies, der Hüfte und des Sprunggelenks, ggf. auch Röntgenaufnahmen des ganzen Beins.
Individuelle Planung
Interaktives dreidimensionales CAD-Modell Ihres Knies und des Implantats
Der Operateur legt daraufhin die ideale Position Ihres Implantats für Sie fest. Implantat und Instrumente unterstützen Ihren Arzt maßgeschneidert bei der Operation, bei der Ihre eigene Knochensubstanz weitgehend erhalten bleibt. Das ist wichtig für eine bestmögliche Stabilität.
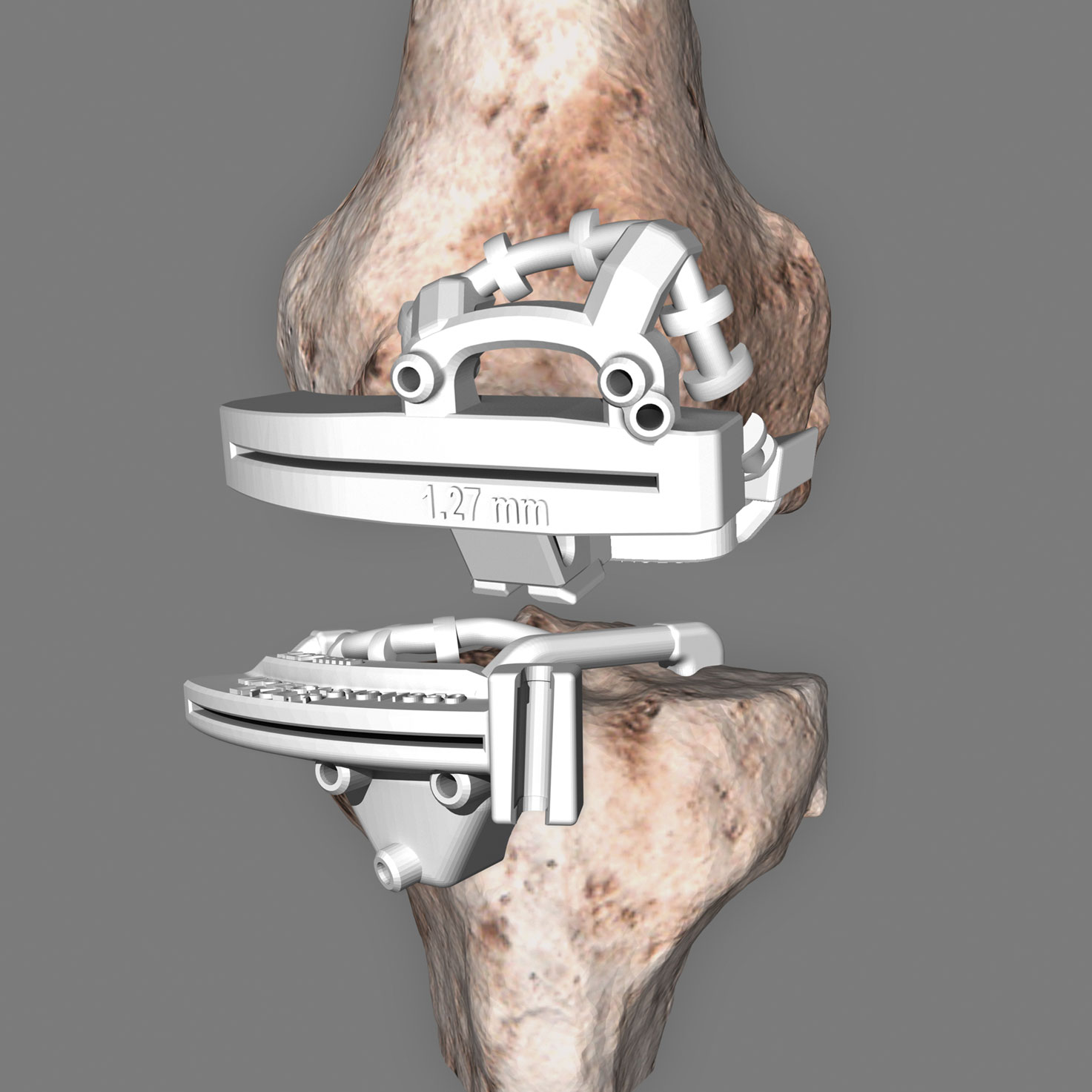
Optimierte Operationstechnik
Patientenspezifische Instrumente
Durch die 3D-Rekonstruktion und -Planung kommt Ihr Arzt während der Operation mit weniger Schritten aus, sodass der Eingriff in kürzerer Zeit vorgenommen werden kann. Für Sie bedeutet das weniger Narkosemittel, die Ihren Körper belasten. Ihre Muskeln werden nicht durchtrennt, sondern nur beiseite geschoben. So kann die Wunde später schneller verheilen. Dank des dreidimensionalen Modells platziert der Operateur Ihr neues Kniegelenk präzise an der richtigen Stelle. Auch die Operationsinstrumente werden mithilfe des 3D-Modells individuell angepasst und können nur in einer Position passgenau aufgesetzt werden. Dies ermöglicht dem Operateur, die individuell geplanten Schritte während der OP exakt umzusetzen. Ausrichthilfen, für die man den Knochen aufbohren muss, werden durch die 3D-Instrumente überflüssig. So bleibt mehr Knochensubstanz erhalten. Der Eingriff erfolgt schonender und ist mit deutlich geringeren Risiken (z.B. für Embolien) verbunden.
Was passiert während der OP?
Um das Kniegelenk perfekt auf Ihre persönliche Knochenbeschaffenheit, Ihre Anatomie und Bedürfnisse abzustimmen, wählt Ihr Arzt die passende Femur- und Tibiakomponente aus. Im nächsten Schritt werden die verschlissenen Gelenkoberflächen am Oberschenkel und Schienbein präzise entfernt und der verbleibende Knochen für das Implantat vorbereitet. Der Knochen wird dabei so modelliert, dass das Implantat passgenau in seiner knöchernen Umgebung Platz findet. Je nach Art der verwendeten Prothese wird die Knieprothese entweder im Knochen einzementiert, zementfrei eingesetzt oder verschraubt. Im Anschluss wird eine extrem glatte und abrieb arme Gleitfäche aus Kunststoff in die Tibiakomponente eingeklickt. Alle drei Teile ergeben das neue Kniegelenk.
Die Operation im Überblick
1. Schnittblöcke werden auf Ober-/Unterschenkelknochen aufgesetzt
2. Femurkomponente wird eingesetzt
3. Tibiakomponente wird eingesetzt
4. Das Kunststoffinlay wird in die Tibiakomponente eingeklickt
5. Femur-, Tibiakomponente und Kunststoffinlay ergeben das neue Kniegelenk
Was kann ich selbst noch tun, um mich optimal auf die Operation vorzubereiten?
Eine gute Fitness kann dazu beitragen, schneller wieder auf den Beinen zu sein. Sprechen Sie mit Ihrem Arzt über Art und Umfang Ihrer sportlichen Betätigung. Je besser Sie in Form sind, umso schneller kann Ihr Körper die Belastungen einer OP auch wegstecken. Sollten Sie Übergewicht haben, wäre es jetzt der passende Zeitpunkt, etwas dagegen zu tun. Jedes fehlende Gramm, das Sie vor der Operation abnehmen können, senkt die Belastung für das neue Gelenk deutlich. Mit dem Rauchen aufzuhören kann ebenfalls für Ihre schnellere Genesung hilfreich sein, ziehen Sie deshalb ernsthaft in Erwägung mit dem Rauchen aufzuhören. Wissen entspannt und beruhigt. Fragen Sie deshalb gerne den Arzt oder die Mitarbeiter alles über Ihren Aufenthalt im Krankenhaus. Bei Fragen zur Narkose, Medikamenten und Ernährung steht man Ihnen gerne Rede und Antwort.
Welche Narkoseform ist geeignet?
In der Regel erfolgt die Einweisung in das Krankenhaus am Tag vor der geplanten Operation. Meist werden dann Ihre persönlichen Daten abgefragt und Ihnen die Station und das Zimmer zugewiesen. Im weiteren Verlauf wird ein Anästhesist mit Ihnen die geplante Narkose besprechen. Heute werden künstliche Kniegelenke sowohl unter Vollnarkose als auch mit Hilfe einer Spinalanästhesie eingesetzt.
Spinalanästhesie (Teilnarkose)
Hierbei wird durch Injektion eines Betäubungsmittels in Höhe der Lendenwirbelsäule eine Betäubung der unteren Körperhälfte erreicht.
Allgemeinanästhesie (Vollnarkose)
Bei einer Vollnarkose wird der Patient in einen künstlichen Schlaf versetzt. Sowohl das Bewusstsein des Patienten als auch sein Schmerzempfinden werden dabei ausgeschaltet.
Was bedeutet „minimal-invasiv“?
Heute sind bei einer Kniegelenkimplantation verschiedene minimal-invasive Verfahren anwendbar. Hierbei gilt es so wenig Weichteilgewebe wie möglich zu beanspruchen und zu verletzen. Die Vorteile einer minimal-invasiven Operation sind:
- Schnellere Rehabilitation
- Geringere Schmerzen
- Kaum Blutverlust während der OP
- Keine Muskelverletzung oder -abtrennung
Welche Risiken können auftreten?
Allein in Deutschland werden jährlich mehr als 160.000 Knieprothesen implantiert. Damit zählt diese Operation zu einer der bekanntesten Behandlungsmethoden. Wie bei allen Operationen birgt aber auch eine Kniegelenkimplantation Risiken.
Hierunter fallen z. B.:
- Verschleiß und Materialüberlastung
- Infektionen
- Eingeschränkter Bewegungsumfang
- Gefäß-/Nervenschädigungen
- Unverträglichkeiten
- Knochenbrüche
- Lockerung der Implantatkomponenten
- Verkalkungen in der Muskulatur
- Thrombose
- Schmerzen
Welche Diagnoseverfahren gibt es?
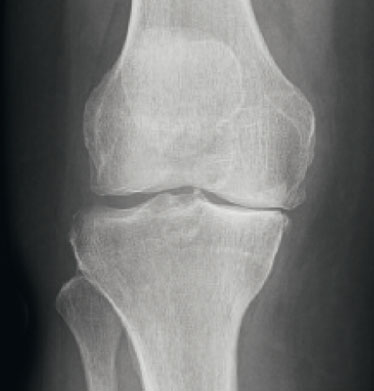
Röntgenbild (im Stand)
Das Bestrahlen der Körperteile mit Röntgenstrahlen wird in Bildern dargestellt, die als Röntgenbilder oder Röntgenaufnahmen bezeichnet werden.
Magnetresonanztomographie (MRT)
Das MRT ist ein bildgebendes Verfahren ohne Strahlenbelastung, das zur Darstellung von Strukturen und Funktionen der Gewebe und Organe eingesetzt wird.
Computertomographie (CT)
Die Computertomographie ist ein Verfahren zur schichtweisen Darstellung von Knochenstrukturen auf Basis von Röntgenstrahlung. Die Untersuchung ist schnell durchführbar und sehr präzise.
Wie lange hält ein Knieimplantat?
Ein künstliches Gelenk ist trotz seiner hohen Leistungsfähigkeit niemals gleichwertig mit einem gesunden natürlichen Gelenk. In der wissenschaftlichen Literatur wird das durchschnittliche Risiko einer Wechseloperation von maximal 1 % pro Implantationsjahr angegeben. Somit halten viele Prothesen sogar ein Leben lang. Ursachen für eine frühzeitige Lockerung des künstlichen Gelenks sind z. B.:
- Infektionen
- Instabilität
- Knochenqualität
- Begleiterkrankungen/Schmerzen
- begleitende Faktoren wie z. B. Übergewicht
- zu starke oder falsche Belastung
- Knochenbrüche
Kann man auf eine Prothese allergisch reagieren?
Informieren Sie bitte im Vorfeld Ihren Arzt über vorhandene Allergien. Er wird Sie über Risiken und Alternativen aufklären. Es gibt jedoch mittlerweile sehr gute Materialalternativen für potenzielle Allergiker. Bitte denken Sie im Gespräch aber auch daran, Ihren Allergiepass mitzubringen und vorhandene Reaktionen auf Medikamente oder z. B. Latex zu erwähnen.
Was kann ich direkt vor der OP tun?
Nicht nur der Arzt, sondern auch Sie können viel zum Gelingen vor und nach der Operation beitragen. Manchmal sind es eben die kleinen Dinge, die Ihnen den Alltag erleichtern können. Gut vorbereitet kann Ihre Genesung nach der Operation schneller voranschreiten. Sie sollten schon jetzt an einige Dinge denken und Vorkehrungen treffen.
Stocken Sie Ihre Lebensmittelvorräte auf. So ersparen Sie sich unnötige Einkäufe. Wenn Sie kochen, sollten Sie jetzt größere Portionen zubereiten und davon einzelne Mahlzeiten zum späteren Auf wärmen in kleinen Behältern einfrieren. Räumen Sie alle Dinge, die Sie oft benutzen, auf eine Höhe zwischen Taille und Schulter, denn in den ersten Wochen werden Sie in Ihrer Bewegungsfreiheit eingeschränkt sein.
Es gibt einige Hilfsmittel, die Ihnen nach der OP im Alltag helfen können. Zum Beispiel ein langer Schuhlöffel, für ein leichteres Ankleiden des Schuhwerks oder ein Handgriff an der Dusche, für einen sicheren Ein- und Ausstieg. In Ihrer Klinik hat man viel Erfahrung mit Dingen, die das Leben nach der Operation erleichtern können. Sprechen Sie das Thema ruhig an und man wird Ihnen sicher wertvolle Tipps mit nach Hause geben können.
Gibt es eine Checkliste für den Besuch im Krankenhaus?
Checkliste „Krankenhausaufenthalt“
- Krankenkassenkarte (soweit vorhanden)
- Einweisungsschein vom einweisenden Arzt
- persönliche Medikamente
- Angaben zu bekannten Allergien
- Kontaktadressen mit Telefonnummern Ihrer Ansprechpartner, Freunde & Bekannten
- Schlafanzüge/Nachthemden (aufknöpfbar)
- Gehhilfen/Gehstock
- Pflegeartikeln (Zahnbürste, Zahnpasta, Seife etc.)
- Jogginganzug und/oder Bademantel
- Röntgenaufnahmen, Untersuchungsberichte (soweit vorhanden)
- Sportschuhe (wenn möglich mit Klettverschluss)
- langer Schuhlöffel
- Umhängetasche/Rucksack
- etwas Bargeld
Wann finden Nachkontrolltermine nach der OP statt?
Diese sollte in Abstimmung mit Ihrem Arzt im ersten Jahr zweimal im Abstand von 6 Monaten, danach alle zwei Jahre einmal erfolgen. Dazu nehmen Sie bittet Ihr letztes Röntgenbild und den Implantat-Pass mit. Jede Nachkontrolle soll im Patienten-Pass eingetragen werden. Dadurch haben Sie immer den Überblick. Die regelmäßigen Kontrollen lassen mögliche Komplikationen sehr früh erkennen. Bei plötzlich auftretenden starken Schmerzen muss sofort der behandelnde Arzt aufgesucht werden.
Sie haben mit Ihrer Knieendoprothese ein hochwertiges Kunstgelenk, mit dem Sie wieder Ihre gewünschte Lebensqualität erreichen können. Bei richtiger Verhaltensweise und regelmäßigen Kontrollen können Sie davon ausgehen, dass das Gelenk eine lange Lebensdauer hat.
Kann oder sollte ich nach der OP Sport machen?
Auf Bewegung und Sport muss in den ersten 6 Monaten nicht verzichtet werden, jedoch gilt es einige Punkte zu beachten. Nach Rück-/Absprache mit Ihrem Arzt können Sie wieder mit
dem Sport beginnen.
Geeignete Sportarten
- Wassergymnastik
- Nordic Walking
- Wandern/Spazierengehen
Eingeschränkt
- Schwimmen (Rückenschwimmen und
Kraulschwimmen)
Sportarten mit hoher Beanspruchung des Kunstgelenkes (Ballsportarten, sowie Sportarten bei denen eine höhere Sturzgefahr besteht) sind wenig geeignet. Fahrradfahren und insbesondere E-Bike-Fahren ist erst dann zu empfehlen, wenn eine vollständige Reaktionsfähigkeit wiederhergestellt ist. Extreme Überbelastungen führen zu einer erhöhten Beanspruchung sowie einem erhöhten Abrieb an der Prothese und verringern die Lebenserwartung eines Kunstgelenkes. Letztlich kann daraus eine vorzeitige Lockerung entstehen.